大動脈弁閉鎖不全症とは
心臓は血液を全身に送り出しますが、血液が逆流しないように内部に4つの逆流防止弁がついています。大動脈弁閉鎖不全症とは、大動脈弁がきちんと閉じなくなることで、大動脈に送った血液が左心室に逆流してしまう病気です。
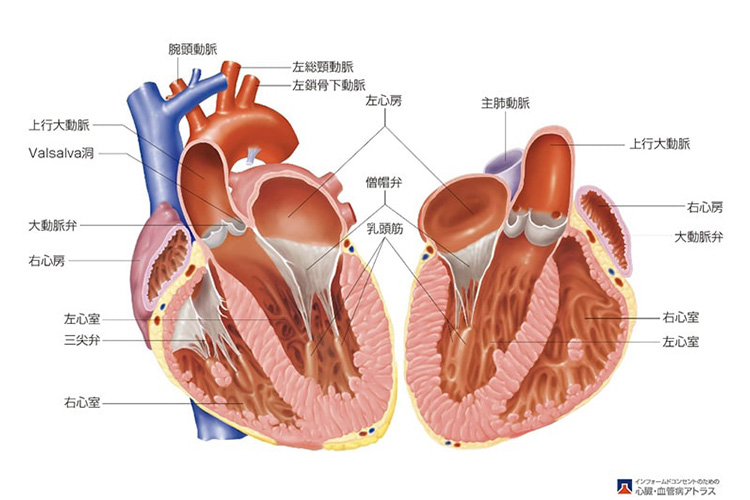
機序や手術方法からTypeⅠ~TypeⅢまで分類されます。
| TypeⅠ | 弁尖の動きは正常で、大動脈基部拡大や弁尖穿孔により逆流が生じるもの |
|---|---|
| TypeⅡ | 弁尖逸脱に伴うもの |
| TypeⅢ | 弁尖の肥厚、線維化、石灰化などで、弁尖の動きが制限されているもの |
大動脈弁閉鎖不全症の原因
大動脈弁閉鎖不全症の原因は、「弁そのものの異常」と「大動脈(大動脈基部)の異常」に分けられます。
弁そのものの異常
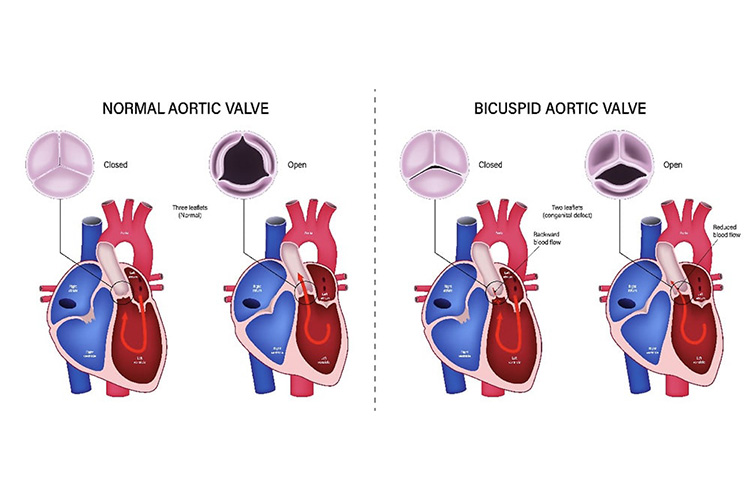
先天的な異常(2尖弁や4尖弁など)
大動脈弁は、通常3つの弁で構成されますが、先天的に、弁が2つしかなかったり、4つあったりする人がいます。そのような場合、大動脈弁閉鎖不全症は起こりやすくなります。
加齢・動脈硬化性によるもの
加齢や高血圧や糖尿病、脂質異常症などの生活習慣病は大動脈弁にも動脈硬化を起こします。大動脈弁狭窄症とともに閉鎖不全症も起こり得ます。
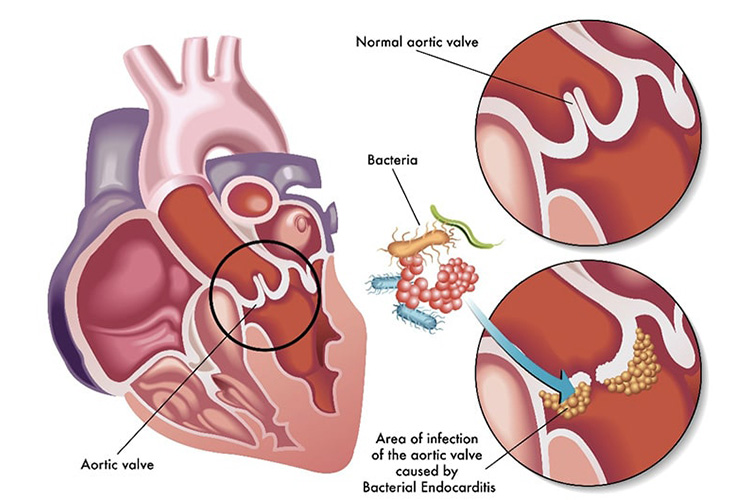
感染性心内膜炎
心臓内で起こる細菌感染症です。何らかの原因で心臓組織に、フィブリンや血小板とともに細菌が付着して疣贅を形成します。これが弁にできると閉鎖不全の原因となります。
リウマチ熱の後遺症によるもの
溶連菌感染後の免疫反応によって起こる炎症性の合併症です。発熱や咽頭炎、関節炎だけではなく、心臓の弁に炎症を起こします。5~15歳の小児に多いと言われますが、日本では減少しています。溶連菌に感染した人のごく一部しかリウマチ熱を発症しないので、発症しやすい体質があるとされています。
その他
放射線や薬剤による影響や、外傷性の大動脈弁閉鎖不全症があります。
大動脈(大動脈基部)の異常
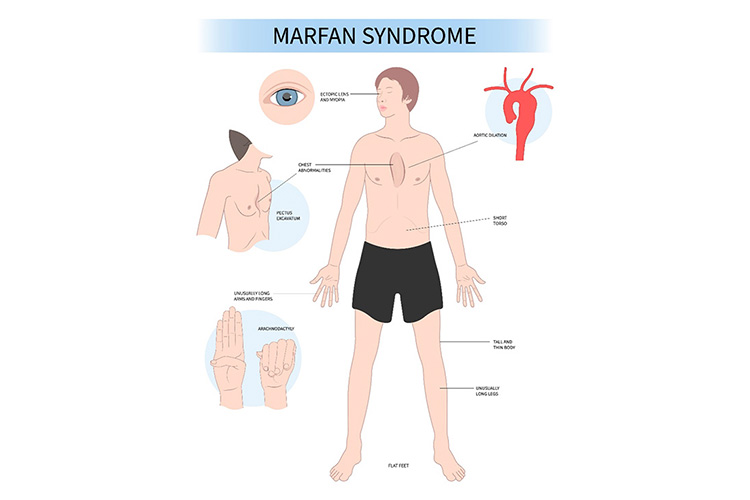
先天的な異常(大動脈弁輪部拡張症、結合組織疾患(マルファン症候群など))
上行大動脈の拡大により大動脈弁輪が拡張し、大動脈弁閉鎖不全を起こします。マルファン症候群などの結合組織疾患では、先天的に動脈壁が弱く、大動脈弁輪拡張症を起こしやすいことが知られています。大動脈弁輪部拡張症が独立してみられる場合もあります。
加齢・高血圧など
加齢や高血圧の影響で、常に圧を受ける大動脈基部が拡張することがあります。
自己免疫疾患(全身性エリテマトーデス、強直性脊椎炎など)
自己免疫疾患である全身性エリテマトーデス(SLE)には、心臓血管系の合併症が起きることが知られています。大動脈基部が拡張したり、弁が繊維性増殖により肥厚することで接合不全となり、閉鎖不全症を起こし得ます。
強直性脊椎炎は、骨格や関節、靭帯に炎症が及ぶ全身性の慢性炎症疾患です。心臓血管系に炎症が及ぶと、房室伝導障害(ブロック)が起きたり、弁に繊維性増殖が起き肥厚します。
大動脈炎(高安動脈炎、梅毒)
高安動脈炎は、全身の大血管に炎症が起こる病気です。1908年に日本の眼科医の高安右人博士によって報告されたことからこの名がつきました。血管炎のため大動脈は浮腫状に腫脹します。炎症が及び大動脈弁輪が拡大し、交連部が離開して閉鎖不全となります。
梅毒は、大動脈を栄養している微小血管に炎症を起こし肉芽腫を形成します。肉芽腫によって中膜が破壊されると大動脈壁は脆弱となり、大動脈基部の拡大や動脈瘤が起きます。
大動脈解離
大動脈がなんらかの原因で裂けて、大動脈の壁側に血液が流れ込み(偽腔)、大動脈内に別の血液の通り道ができる病気です。大動脈弁輪が拡がるため閉鎖不全症をおこします。
大動脈弁閉鎖不全症の症状

感染性心内膜炎や大動脈解離に伴って起きる急性の大動脈弁閉鎖不全症では、高度の逆流が急激に起こります。左室に急激な負荷がかかり肺うっ血をきたすとともに、大動脈側への拍出が低下するためショックとなります。
一方で、慢性の大動脈弁閉鎖不全症は緩徐に進行するため、最初は症状が現れにくく健康診断や他の病気で受診した際に偶然見つかることがあります。左室の容量負荷に対し、肥大および心拡大による代償が起きます。
しかし、やがて肺うっ血・肺水腫による労作時息切れや易疲労感、浮腫などの心不全症状が現れてきます。また、時に急激に悪化して、呼吸が苦しくて寝ていられなくなったり、ピンク色の痰が出て激しく咳き込んだりします。
大動脈弁閉鎖不全症の検査と診断
①問診
問診では、失神、息切れ、浮腫みなどの症状の有無、他に持病はないか、といったことを尋ねます。聴診で心雑音や呼吸音を確認し、また脈圧や四肢の浮腫をチェックします。
②血液検査(脳性ナトリウム利尿ぺプチド:BNP)
BNPは主に心室で合成されるホルモンです。心室への負担が高まると分泌され心不全の診断に有用です。ただし、腎機能や肥満などの影響を受けやすいマーカーで、個人差があります。全身状態や他の検査所見と合わせて診断します。
③胸部レントゲン検査
心不全の存在や重症度診断に重要な検査です。レントゲンでは心臓の拡大、肺うっ血、胸水の有無などを確認します。以前に撮られた画像と比較することも重要です。
④心電図
心電図は心臓の電気的な活動を波形として記録する検査です。心筋梗塞や、心房細動などの不整脈の有無を確認します。
⑤心エコー検査
超音波を使って心臓の状態を探ります。大動脈弁狭窄症では心エコー検査は最も重要な検査です。心機能の評価や、弁の状態の評価、重症度評価などを行います。より詳細に検査する場合は、胃カメラのように探触子を飲み込んでもらい、食道の内部から心臓を評価する、経食道エコー検査を行います。
⑥カテーテル検査
カテーテルという細長い管を首元、腕、足の付け根の血管に通して心臓まで挿入し、心臓の中で直接圧力を測定したり、造影剤を注入して血管を造影したりする検査です。肺動脈内や心臓内の圧力を直接測定できます。また、狭心症や心筋梗塞など合併していないかを評価します。
大動脈弁閉鎖不全症の治療
急性の大動脈弁閉鎖不全症は、その原因(感染性心内膜炎、大動脈解離、外傷による弁破壊など)から考えても、内科的にコントロールが困難な場合が多く、早急に外科治療について検討する必要があります。
慢性の大動脈弁閉鎖不全症では、まずは心臓の負担を減らす薬や不整脈を予防する薬で経過観察を行います。「症状」、「収縮能低下」、「左室拡大」および「他の開心術」をみて外科手術の適応を検討していきます。
①外科治療
手術には、弁を人工弁に置き換える弁置換術と、自身の弁を修復する弁形成術、大動脈基部ごと置き換える大動脈基部置換術があります。
①弁置換術
人工弁にはカーボン性の機械弁と、ウシやブタの組織から作った生体弁があります。機械弁は耐久性に優れますが、生体弁に比べて血栓が出来やすく、血の固まりにくくする薬(ワーファリン)を服用する必要があります。
一方、生体弁は血栓が出来にくく、他の理由が特に無ければワーファリンを服用しなくても良くなります。しかし約15年程度で劣化するため、再手術を検討する必要がでてきます。
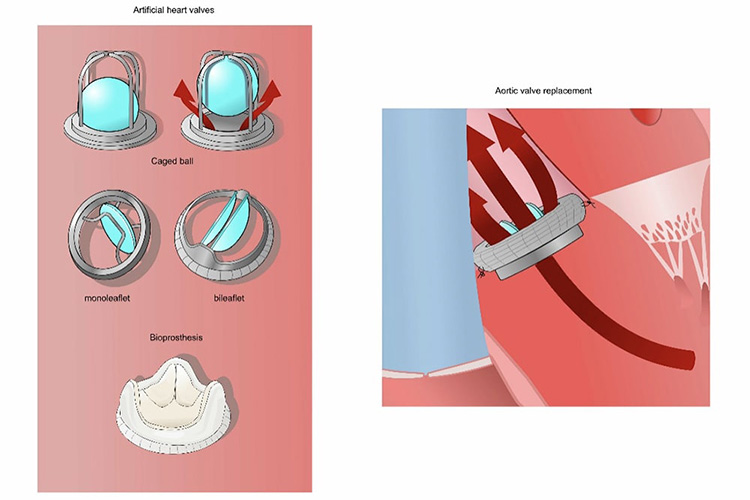
②弁形成術
弁形成術は、自分の弁を修復する方法です。自己弁を温存する方が、感染や血栓塞栓症などの術後合併症リスクが低く、生存率も良いとする報告があります。特に機械弁置換の適応となる若年者においては、抗凝固療法を回避できるメリットは大きいです。
③大動脈基部置換術
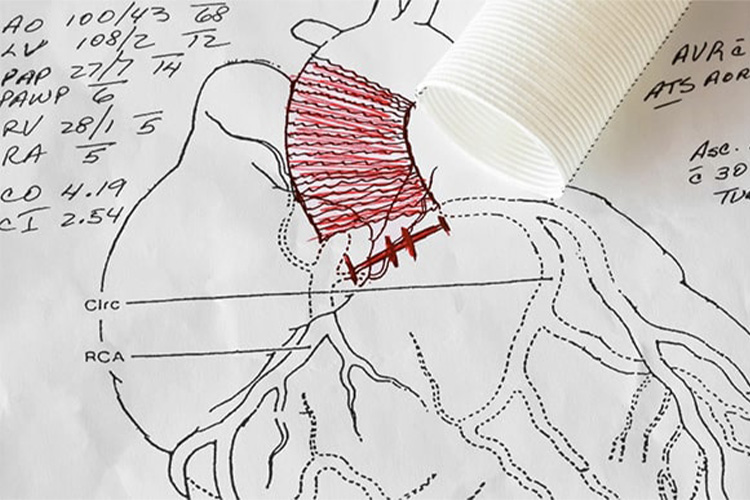
大動脈基部の拡大に対しては、人工弁付き人工血管で置換するベントール手術が以前より行われています。
年齢が若い場合など人工弁の使用を回避したい場合の自己弁温存大動脈基部置換術も普及してきました。
自己弁温存手術とベントール手術を比較した場合、機械弁ベントールとの比較では生存率および再手術回避率は同等ですが、生体弁ベントールは再手術が多くなる傾向があります。また出血や塞栓性イベントは自己弁温存手術で低いです。術者や施設の経験によって手術成績に差が出ます。
心臓の手術が無事に終わっても、そこで治療が終わるわけではありません。心機能が低下している方は回復に時間がかかりますし、手術をしたのに心不全を起こす方もいます。食事や運動療法で日常生活に注意しつつ、引き続き通院治療が必要になります。
